Пульмонолог Центру легеневого здоров’я Надія Рудницька розповіла, якими бувають пневмонії, який алгоритм їх діагностики та лікування, а також про можливі наслідки неправильної терапії.
Про це повідомляє tvoemisto.tv, пишуть “Львівські новини”.

Звідки береться пневмонія
Пневмонії бувають вірусного походження. Тобто пневмонія може виникнути як ускладнення, наприклад, грипу чи, що зараз особливо актульно, Covid-19, або бактерійного походження.
Крім того, Надія Рудницька розповідає, що є атипові пневмонії, що їх можуть провокувати легіонели, хламідії, мікоплазма тощо.
«Зазвичай бактерійна пневмонія викликається пневмококами або стрептококами. Іноді – золотистим стафілококом. Також вона може бути викликана грам-негативною флорою» – додає лікарка.
Вірусні пневмонії розвиваються більш стрімко від початку захворювання. Може статись і так, що під час хвороби активується флора організму і додається бактерійне запалення. Розвитку пневмонії можуть сприяти такі фактори:
- Ослаблення організму курінням, алкоголем чи наркотиками
- Цукровий діабет
- Бронхіальна астма або інше хронічне обструктивне захворювання легень.
«Пневмоній, що викликаються атиповими збудниками – як-от легіонела – зазвичай хворіють люди, які працюють на земляних роботах, з відкритими водоймами, контактують з кондиціонерами, зволожувачами повітря, які працюють в аеропортах, де є кондиціювання, в басейнах тощо. Така пневмонія має гострий початок і яскраву картину. Хламідійна пневмонія трапляється не часто, а от мікоплазмова – більш поширена. Вона переважно уражає людей молодого віку у закритих колективах – студентську молодь, військовослужбовців, працівників ринків, мешканців гуртожитків тощо. Пік такої захворюваності – осінь-зима» – розповідає Надія Рудницька.
Мікоплазмова пневмонія, додає лікарка, має більш повільний початок – симптоми можуть наростати упродовж 70-ти днів. Ідеться про біль в горлі, сухий кашель, субфебрильну температуру, болі в мєязах і суглобах.
Не всі зміни в легенях – це пневмонія
Лише лікар може визначити, чи у пацієнта справді запалення легень. Для встановлення діагнозу використовують рентгенологічне обстеження, прослуховування лікарем легень та обов’язково – лабораторні аналізи.
Лише рентгенологічне обстеження не може чітко показати, чи у людини справді пневмонія. Тому лікарі можуть використовувати ультра-звукову діагностику легень, але одного цього обстеження для встановлення діагнозу «пневмонія» теж є недостатньо.
Запалення легень, говорить Надія Рудницька, супроводжується високою температурою, виділенням мокротиння або сухим кашлем.
Для встановлення діагнозу враховують лабораторне підтвердження. Загальний аналіз крові має показати зміни в лейкоцитах. Якщо лікар таки діагностував у пацієнта запалення легень, то важкість захворювання визначають за допомогою біохімічного аналізу крові, аби побачити, чи є ниркові або печінкові зміни. Коли ж у пацієнта запалення легень виникло через інфікування коронавірусом, то також роблять аналізи крові на феритин і реактивний білок.
«Якщо є зміни на рентгені, то це ще не означає, що у пацієнта пневмонія. Це може бути пневмоніт, викликаний коронавірусом, зміни можуть свідчити про онкологічне чи гематологічне захворювання, тромбоемболію легеневої артерії або інфаркт легень, імунопатологічні захворювання – наприклад, є вовчаковий пневмоніт. Причин для рентгенологічних змін є багато. Тому обов’язково враховуємо інші критерії та аналізи» – пояснює Надія Рудницька.
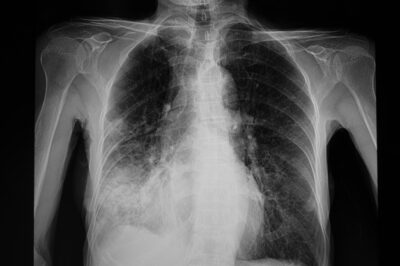
Чи потрібно робити комп’ютерну томографію легень
Пульмонолог наголошує, що у разі інфікування коронавірусом, що можна встановити за допомогою ПЛР-тесту на 5-7 день від початку захворювання, зміни в легенях можна побачити лише на 12-14 день. Хоча у випадку із новим британським штамом – їх помітно вже на 7-8 день.
«У перший же день температури не біжіть робити комп’ютерну томографію. Не кожному пацієнту це потрібно і потім – є рентгенологічне обстеження, прослуховування легень, лабораторне підтвердження діагнозу. Потреби робити усім КТ – немає» – каже Надія Рудницька.
Водночас, додає вона, пацієнт із підозрою на запалення легень або із підтвердженим діагнозом має бути під спостереженням лікаря, адже легені уражаються поступово.
Як лікують пневмонії
Пацієнтів із запаленням легень медики ділять на чотири клінічні групи. До першої належать люди молодого віку без супутніх патологій, які не лікувалися антибіотиками впродовж останніх трьох місяців. Пацієнти у другій групі можуть мати супутні патології або вживали антибіотики у зазначений термін перед захворюванням. Люди із цих двох категорій можуть лікуватись амбулаторно – тобто удома під наглядом сімейного лікаря.
Інші дві гупи – це пацієнти у середньому або важкому стані, які потребують стаціонарного лікування або навіть інтенсивної терапії.
Надія Рудницька наголошує, що лікар має чітко визначити, із пневмонією якого походження він має справу, адже лікуються вони по-різному: бактерійні – антибіотиками, вірусні – противірусними препаратами. Covid-19, додає лікарка, викликається саме вірусом.
«Якщо це бактерійна пневмонія, то є антибіотики на вибір, що ми можемо давати. Якщо в людини є алергія чи протипокази, або вона упродовж останніх трьох місяців отримувала вже таку терапію, то є антибіотики групи резерву. Однакової терапії для всіх пацієнтів немає» – каже пульмонолог.
Також вона наголошує, що за всіма чинними протоколами, в амбулаторних умовах не можна використовувати ін’єкційні антибіотики. Вони – для лікування в умовах стаціонару.
Наслідки пневмонії
Якщо пацієнтові правильно встановили діагноз і застосували адекватну терапію, то із ним, каже Надія Рудницька, усе буде гаразд. А от якщо людина не отримала правильного лікування і запалення затягнулось у часі, то можна отримати те чи інше хронічне захворювання легень.
«Атипові збудники пневмоній часто дають гіперреактивність бронхів, у пацієнта може лишатися бронхоспазм. Якщо його не лікувати, він може перейти з гострого обструктивного синдрому у хронічну форму бронхіту чи бронхіальну астму. Може лишатись пневмофіброз і пацієнт потребуватиме реабілітації та фізіотерапії» – каже лікарка.
Кожен організм – унікальний, додає Надія Рудницька, і потребує індивідуального підходу від фахового лікаря.
Коментарі